¿Qué tan confiable es la presunción clínica de TEP?
En general, los síntomas y signos de TEP son muy inespecíficos y pueden simular una gran variedad de condiciones. Un estudio conducido por Stein y cols[6] comparó las características clínicas de 117 pacientes portadores de TEP documentado por angiografía, con los de un grupo de 248 pacientes con angiografía normal. La conclusión fue que, basándose únicamente en la presentación clínica, no es posible diagnosticar el TEP con un nivel de confiabilidad aceptable. La tríada clásica de disnea, dolor torácico y hemoptisis apareció de manera infrecuente y ningún síntoma o signo aislado superó el 70% de incidencia (Tablas 1 y 2). El diagnóstico diferencial debe plantearse con el infarto de miocardio, la exacerbación de enfermedad pulmonar obstructiva crónica (EPOC), la neumopatía aguda, la crisis asmática, la insuficiencia cardíaca congestiva, la hipertensión pulmonar primaria, el neumotórax, la disección aórtica, las neoplasias torácicas, el dolor músculo-esquelético y los estados de ansiedad, por mencionar solamente algunas de las condiciones patológicas que pueden presentarse en forma similar.
Tabla 1
Síntomas de TEP agudo (excluyendo enfermedad cardíaca o pulmonar previa)
|
Síntoma
|
TEP presente (n = 117)
|
TEP ausente (n = 248)
|
| Dolor tipo pleurítico |
66 %
|
59 %
|
| Tos |
37 %
|
36 %
|
| Edema MMII |
28 %
|
22 %
|
| Dolor MMII |
26 %
|
24 %
|
| Hemoptisis |
13 %
|
8 %
|
| Palpitaciones |
10 %
|
18 %
|
| Disnea |
9 %
|
11 %
|
| Dolor tipo anginoso |
4 %
|
6 %
|
| Tomado de Stein y cols (6). |
Tabla 2
Signos de TEP agudo (excluyendo enfermedad cardíaca o pulmonar previa)
|
Signo
|
TEP presente
(n = 117)
|
TEP ausente
(n = 248)
|
| Taquipnea |
70 %
|
68 %
|
| Estertores (*) |
51 %
|
40 %
|
| Taquicardia |
30 %
|
24 %
|
| S1 - S4 |
27 %
|
17 %
|
| Gasometría art. anormal (*) |
23 %
|
13 %
|
| Trombosis venosa profunda |
11 %
|
11 %
|
| Diaforesis |
11 %
|
8 %
|
| Hipertermia >38ºC |
7 %
|
12 %
|
| Sibilancias |
5 %
|
8 %
|
| Signo de Homan |
4 %
|
2 %
|
| Frote pleural |
3 %
|
2 %
|
| (*) p = 0.05 |
| Tomado de Stein y cols (6). |
¿Cuál es el valor de los exámenes complementarios?
Una radiografía de tórax, un electrocardiograma y una gasometría arterial servirán para una orientación inicial y para descartar otras patologías, aunque siempre teniendo en cuenta que estos exámenes pueden presentar cualquier anomalía inespecífica o hasta ser totalmente normales aún en presencia de TEP significativo. La radiografía de tórax permitirá detectar un neumotórax, una neumopatía aguda o una neoplasia pulmonar, así como evaluar la silueta cardíaca y los grandes vasos. La ausencia de trama vascular circunscripta (oligohemia sectorial) es un signo totalmente insensible e inespecífico de TEP. El ECG puede servir para evaluar la posibilidad de un episodio coronario agudo o una pericarditis. La gasometría arterial puede inducir especialmente a confusión pues es posible la presencia de un TEP extenso con PO2 o gradiente A-a de oxígeno normales. En efecto, se ha demostrado que alrededor de un 20% de pacientes con TEP documentado presenta gasometría normal[7]. La principal utilidad de la gasometría arterial radica en determinar el grado de hipoxemia y establecer la necesidad de oxigenoterapia suplementaria.
¿Cuál es el valor de las técnicas imagenológicas en el TEP agudo?
a) Centellografía pulmonar (CP) de ventilación/perfusión (V/Q).
Hasta hace poco, el CP representaba el estudio complementario solicitado en primer lugar y aún lo es en muchas instituciones, existiendo gran experiencia acumulada en su aplicación al diagnóstico de TEP. La eficacia de esta técnica fue extensamente evaluada en el estudio PIOPED[8]. El CP es particularmente útil cuando la perfusión es completamente homogénea y normal, lo cual excuye prácticamente el diagnóstico de TEP. El método también presenta valor si el resultado corresponde a un patrón de alta probabilidad y se requerirá tratamiento inmediato con anticoagulantes si no existen contraindicaciones a su uso. Sin embargo, en el estudio PIOPED solamente un 24 % de pacientes con TEP presentaron un patrón de alta probabilidad. Es importante recordar que un CP de baja probabilidad, por su parte, no aleja suficientemente el diagnóstico de TEP ya que hasta un 14% de pacientes con dicho resultado tuvieron una angiografía pulmonar positiva. La mayor dificultad se presenta en pacientes con estudios de baja probabilidad, en los de probabilidad intermedia y en aquellos con resultados no concluyentes. En el momento actual, se entiende que el CP presenta una alta sensibilidad aunque asociada a una relativamente baja especificidad para el diagnóstico de TEP. Por tanto, es un estudio de alto valor predictivo negativo (VPN) y de limitado valor predictivo positivo (VPP). La razón de esto es que diversas patologías pulmonares, en especial la enfermedad pulmonar obstructiva crónica (EPOC) pueden ocasionar defectos de perfusión/ventilación que dificultan la clasificación del patrón imagenológico. Nuevas técnicas aplicadas como el SPECT (tomografía por emisión de fotón único) asociadas a estrategias diferentes de interpretación podrían mejorar el desempeño de esta modalidad, como veremos más adelante.
b) Ultrasonografía Doppler venosa.
El estudio Doppler venoso de miembros inferiores puede detectar con gran exactitud diagnóstica una TVP[9]. La presencia de trombosis venosa se confirma por la falta de compresibilidad de la vena o por visualización directa del trombo intraluminal. Naturalmente, el método no permite realizar diagnóstico de TEP pero debido a la elevada asociación de esta entidad con la TVP, contribuye a establecer la probabilidad estadística en el contexto clínico general del paciente. Es un estudio relativamente económico, generalmente disponible a nivel institucional, de rápida realización y considerado confiable en manos de un operador entrenado. Sin embargo, posee algunas limitaciones, como por ejemplo la incapacidad de estudiar adecuadamente el territorio ilíaco-cava inferior y la falta de distinción entre una trombosis reciente y una crónica evolucionada. En ciertos pacientes obesos, el método presenta menor confiabilidad. Su principal utilidad es en el paciente con centellograma de probabilidad intermedia o baja, o en el de resultado indeterminado o no concluyente. En estos casos, un estudio Doppler venoso normal permite en general abstenerse de un tratamiento específico. Sin embargo, ante la persistencia de una fuerte sospecha clínica de TEP, deberá recurrirse a otros métodos.
c) Ecocardiografía.
El ecocardiograma transtorácico (ETT) puede demostrar uno o más de los siguientes signos: dilatación y/o hipoquinesia del ventrículo derecho, aplanamiento o movimiento paradojal del septum, regurgitación tricuspídea, dilatación de la arteria pulmonar, o menor colapso inspiratorio de la vena cava inferior. Todos estos son elementos secundarios a la hipertensión arterial pulmonar y por tanto constituyen signos indirectos de diagnóstico que pueden o no estar presentes. A su vez, cualquier patología que curse con aumento de la presión arterial pulmonar es capaz de provocar alguno de estos signos por lo cual tanto su sensibilidad como su especificidad son relativas y su presencia sólo adquiere valor en el contexto clínico y en conjunto con otras modalidades. El ecocardiograma transesofágico (ETE), en cambio, es altamente sensible y específico para el diagnóstico de TEP. Un estudio de Pruszczyk y cols[10] demostró mediante ETE la presencia de trombos intraluminales en 88 % de pacientes con TEP comprobado, sin resultados falsos positivos (especificidad de 100 %), aunque la muestra estudiada fue relativamente pequeña. El ETE es particularmente útil en condiciones gravedad que cursan con hipotensión y/o hipoxemia no explicadas y que no permiten el traslado, ya que puede ser realizado en la propia cama del paciente alcanzando gran exactitud en manos experimentadas. Las limitaciones incluyen cierto grado de invasividad y su disponibilidad.
d) Tomografía computada helicoidal.
En los últimos años, la tomografía axial computada helicoidal o espiral (TACH) de las arterias pulmonares ha emergido como una modalidad angiográfica no invasiva para la evaluación de pacientes con sospecha de TEP. La TACH se basa en una adquisición tomográfica continua mientras el paciente se desplaza a través del anillo conteniendo un tubo rotatorio de rayos X y el sistema detector, el cual se activa durante el período en que el medio de contraste inyectado atraviesa el sistema arterial pulmonar. La TACH posee una sensibilidad de aproximadamente 85-90% y una especificidad entre 88-95% para el diagnóstico de TEP[11], cifras que pueden ser incluso algo mayores utilizando sistemas multidetectores capaces de analizar grandes volúmenes pulmonares con una resolución espacial del orden de 1 mm. Las limitaciones del método incluyen: menor sensibilidad para la detección de pequeños trombos en el lecho pulmonar periférico y menor calidad de imagen en pacientes con enfermedad cardiopulmonar previa coexistente. Esta técnica requiere activa colaboración del paciente pues es necesario que éste contenga la respiración durante el estudio a fin de evitar artefactos de movimiento, lo cual no siempre es posible. Los nuevos equipos de 16, 32 y 64 cortes simultáneos (TACH multicorte), permiten estudios más rápidos requiriendo por tanto tiempos de apnea más breves y mejor tolerados, en el orden de pocos segundos. Sin embargo, por razones geométricas, la dosis de radiación entregada al paciente es significativamente mayor con estos dispositivos multicorte.
e) Arteriografía pulmonar.
Continúa siendo la "regla de oro" para el diagnóstico de TEP, aunque muchos proponen su sustitución por la TAC helicoidal. Es un método invasivo que requiere el cateterismo derecho con inyección de contraste, aunque las técnicas modernas de angiografía digital han minimizado los riesgos. En el estudio PIOPED[8], la arteriografía pulmonar presentó una tasa de mortalidad de 0.5 %, con una tasa global de complicaciones mayores de 1.3 %, indicando que se trata de un procedimiento razonablemente seguro frente a la potencial morbi-mortalidad asociada a un diagnóstico incorrecto de TEP. Sin embargo, es un método relativamente costoso y de limitada disponibilidad. Existe consenso en cuanto a minimizar su aplicación y limitarla a aquellos casos en los que es imposible llegar al diagnóstico siguiendo estrategias no invasivas.
¿Cuál es el mejor algoritmo diagnóstico para el TEP?
En vista de las numerosas modalidades disponibles, y de la necesidad de disminuir al máximo posible la indicación de arteriografía pulmonar así como de contener los costos operativos en salud, se plantea la optimización de recursos alcanzando el máximo beneficio para el paciente. Como se ha visto, el problema clínico del TEP es la alta mortalidad cuando no se instituye un tratamiento adecuado (por falta de diagnóstico) y la elevada tasa de complicaciones hemorrágicas asociadas con la terapia anticoagulante. No existe consenso actual acerca de la secuencia ideal de exámenes complementarios a realizar. Más aún, el análisis de la literatura conduce a una conclusión: muchos de los artículos publicados acerca de la utilidad relativa de los distintos métodos diagnósticos, emplean el resultado de esos mismos exámenes como 'regla de oro' para el diagnóstico definitivo[12]. Sin embargo, es posible realizar una aproximación a este algoritmo ideal siguiendo una secuencia de investigación lógica.
Durante décadas, el CP V/Q ha constituido la modalidad imagenológica principal en la evaluación de pacientes con sospecha de TEP. Recientemente, algunos autores han sugerido el reemplazo de esta técnica por la TACH. Sin embargo, ¿se basa esta recomendación en evidencia científica sólida? Además, ¿existe unanimidad de opiniones sobre este punto o, por el contrario, otros investigadores presentan diferente posición, y en ese caso, en qué se basan para ello? Por otra parte, ¿tiene sentido aplicar ambos métodos en forma sucesiva, y en tal caso, por cuál de ellos debería comenzarse?
Veamos en primer lugar la frecuencia de utilización de estos métodos según los datos disponibles, tomando en cuenta que algunos ya datan de varios años aunque conservan valor ilustrativo. Un estudio italiano de 1998 realizó una evaluación retrospectiva de las estrategias usadas en una institución durante dos años, aplicadas a 127 pacientes que finalmente recibieron el diagnóstico de TEP[13]. De los pacientes que sobrevivieron a la etapa inicial (que presentó una mortalidad de 20%), a 81% se realizó CP, a 10% TACH y a 2% angiografía pulmonar, mientras que 7% de ellos fueron tratados sin ser sometidos a ninguno de estos estudios. Burkill y cols.[14] encuestaron 215 hospitales de agudos en el Reino Unido a fin de investigar la disponibilidad y la utilización relativa de diferentes métodos para el diagnóstico de TEP. El 97% de estas instituciones contaba con posibilidad de centellografía, 52% con TACH y 66% con angiografía, mientras que solamente un 19% de los centros disponía de los tres métodos. En promedio, se realizaban 501 estudios de CP por institución por año, contra 26 estudios de TACH y menos de 5 angiografías pulmonares. Por tanto, el CP fue el método más utilizado y, además, casi siempre el único, aún tomando en cuenta su mayor disponibilidad relativa. Kawamoro y cols.[15] en Japón recibieron 239 respuestas de 1222 instituciones encuestadas, de las cuales se desprende que en el 46% de los casos el diagnóstico de TEP se basa en una combinación de radiografía de tórax, CP y TACH. La validez y utilización de la centellografía y la TACH fue equivalente en estos centros y aunque la TACH estaba ampliamente difundida, generalmente se requirió un CP para determinar la severidad de la enfermedad y controlar su evolución.
Pistolesi y Miniati[16] efectuaron una revisión de la literatura sobre el diagnóstico de TEP, concluyendo en recomendar una evaluación clínica sistematizada a fin de establecer una probabilidad pre-test y así poder calcular la probabilidad post-test luego de aplicar métodos objetivos apropiados. En base a ello, proponen un algoritmo diagnóstico con valor predictivo positivo de 96% y valor predictivo negativo de 98%. Dicho algoritmo comienza con una evaluación estandarizada de probabilidad clínica, seguida de un CP por perfusión, y eventualmente una TAC helicoidal, aunque ésta reservada a una minoría de casos (< 20%) que presenten discordancia entre la clínica y el CP.
En cuanto a la comparación entre la centellografía y la TACH, Mayo y cols.[17] estudiaron prospectivamente la utilidad clínica de ambos métodos. En 139 pacientes con sospecha de TEP que completaron la investigación se aplicaron ambas técnicas dentro de las 48 horas de la presentación del cuadro, agregándose la angiografía pulmonar cuando estuvo indicada. La concordancia entre CP y TACH fue de 74%, en tanto que un 8% mostró resultados discordantes. El resto fue catalogado como indeterminado por CP, de los cuales el diagnóstico de TACH fue correcto en 80%. En conjunto, la sensibilidad y especificidad fue de 87% y 95% para la TACH y de 65% y 94% para el CP. En cambio, otro estudio prospectivo mostró sensibilidad y especificidad de 91% y 78% para la TACH[18]. Por otra parte, Dresler y cols.[19] reportan un mejor desempeño del CP, afirmando que continúa siendo el método de elección para evaluar pacientes con sospecha de TEP. En particular, estos autores detectaron dificultades de la TACH para la detección de émbolos centrales bilaterales, émbolos pequeños subsegmentarios y oclusiones parciales de vasos pulmonares, expresando una fuerte dependencia de la experiencia del observador.
Un estudio conducido por Cross y cols.[20] no encontró diferencia significativa entre la sensibilidad de ambos métodos para detectar TEP; sin embargo la TACH sirvió para diagnosticar otras condiciones patológicas en un mayor porcentaje de casos. Por tanto, estos autores concluyen que la TACH debe ser el procedimiento de elección en pacientes con sospecha de TEP portadores de una enfermedad cardiopulmonar subyacente. Un estudio reciente realizado en Suecia [21] analizó 128 pacientes a quienes se aplicó ambos métodos. La sensibilidad y especificidad para diagnóstico de TEP fue de 91% y 96% para el CP, en tanto que para la TACH fue de 81% y 99% respectivamente. La tasa de estudios no diagnósticos fue de 10% y 8% para la CP y la TACH respectivamente. Los autores concluyen que el CP debe ser el primer método imagenológico empleado en el diagnóstico de TEP, reservando la TACH como procedimiento de segunda línea. Sin embargo, aún esta recomendación es relativizada por los hallazgos de otros investigadores. Stone y cols.[22] compararon la TACH con la angiografía pulmonar como estudio de segunda línea en pacientes con CP V/Q que indicara probabilidad intermedia de TEP. En un contexto de prevalencia global de TEP de 28%, la sensibilidad y especificidad de la TACH fue de 57% y 94% respectivamente. Los autores concluyen que la TACH puede usarse como método de segunda opción en pacientes con CP de probabilidad intermedia, pero reconocen que un estudio normal no excluye razonablemente la posibilidad de TEP, requiriendo una angiografía pulmonar para aclarar el diagnóstico si la presunción clínica se mantiene elevada. Otros autores discuten aún más este concepto de utilización de la TACH como método complementario selectivo. Por ejemplo, Van Strijen y cols.[23] estudiaron prospectivamente 279 pacientes con sospecha de TEP a los que se sometió a estudio inicial centellográfico. Según el informe del CP, los pacientes fueron estudiados mediante TACH y algunos con angiografía si los resultados de los métodos previos no fueran concluyentes. En forma global, la TACH presentó sensibilidad y especificidad de 87% y 91% respectivamente, con una prevalencia general de TEP de 53% en la población estudiada. En el grupo de CP con alta probabilidad de TEP, correspondiendo a una prevalencia de 90%, los valores de sensibilidad y especificidad de la TACH fueron de 97% y 100%, mientras que en el grupo de probabilidad intermedia y baja, con prevalencia de 25%, los valores fueron de 61% y 89% respectivamente. En esta investigación, los pacientes con CP normal y por tanto asociados con muy baja prevalencia de TEP, no fueron sometidos a TACH. Por tanto, en este estudio la TACH no aportó utilidad diagnóstica como segundo examen pues no aumentó significativamente la detección de TEP en pacientes con alta probabilidad centellográfica y mostró baja sensibilidad en casos de CP de mediana y baja probabilidad.
Chen y cols. [24] compararon los resultados de CP y TACH en 116 pacientes consecutivos con sospecha de TEP. En 93% de pacientes con CP normal, la TACH también fue normal, en tanto que solamente 7% de pacientes con CP de baja probabilidad fueron positivos con TACH. El 92% de pacientes con CP de alta probabilidad fueron positivos con TACH. Sin embargo, en 59% de los pacientes con CP de probabilidad intermedia la TACH mostró evidencia de TEP. Los autores concluyen que el CP debe ser el estudio de primera línea y que la TACH debe estar reservada para los casos de probabilidad intermedia debido a que más de la mitad de éstos presentarán TEP. Los pacientes con CP normal o de alta probabilidad pueden ser tratados según este resultado, mientras que los de baja probabilidad centellográfica deben ser sometidos a TACH o angiografía pulmonar sólo si la sospecha clínica de TEP es elevada. La necesidad de investigar más a fondo el grupo de pacientes con probabilidad intermedia queda de manifiesto también por la incidencia de complicaciones hemorrágicas del tratamiento anticoagulante. Los mismos autores estudiaron la evolución de 200 pacientes con sospecha clínica inicial de TEP[25]. Los resultados del CP, estratificados según la probabilidad de TEP, fueron correlacionados con la prescripción de anticoagulación, el diagnóstico al alta, las complicaciones hemorrágicas y la evolución clínica hasta los 6 meses, así como con el uso de métodos diagnósticos complementarios. Los autores encontraron que la gran mayoría de los pacientes fueron tratados exclusivamente según el resultado del CP y que la medicación anticoagulante a largo plazo se asoció con una baja tasa de recidiva (3%) y nula mortalidad en el grupo estudiado. Sin embargo, dada la relativamente elevada incidencia de complicaciones hemorrágicas (14%), recomiendan que los pacientes de probabilidad intermedia sean evaluados con otros métodos antes de iniciar la anticoagulación.
¿Cuál es la mejor estrategia diagnóstica para excluir TEP en el contexto clínico?
Dado el creciente costo de los servicios de salud incluyendo la internación y los limitados recursos económicos de los países en desarrollo, así como la necesidad de un eficaz gerenciamiento de las instituciones sanitarias, cobra importancia la definición de estrategias que, ante la presentación de un determinado cuadro clínico, permitan excluir con razonable seguridad la existencia de una patología potencialmente grave. En este sentido, Kruip y cols.[26] analizaron artículos publicados entre 1966 y 2003 a fin de evaluar las estrategias utilizadas para excluir la presencia de TEP, tratándose en todos los casos de estudios clínicos prospectivos. En total incluyeron 25 estudios comprendiendo más de 7000 pacientes, en los cuales se determinó la frecuencia de TEP mediante seguimiento de 3 meses a quienes se había excluido dicho diagnóstico en la etapa aguda. Las estrategias que más eficazmente excluyeron la presencia de TEP fueron: una angiografía pulmonar normal, un CP de perfusión normal, o la combinación de niveles normales de dímero-D y baja probabilidad clínica, todo lo cual se asoció a una probabilidad de TEP menor de 3%. La evidencia a favor de la utilización de la TACH es menor, aunque todo parece indicar que un estudio normal excluye el TEP con razonable seguridad. Los autores concluyen que es posible apelar a una estrategia sencilla y rápida de exclusión de TEP comenzando por un CP de perfusión normal o por la combinación de dímero-D normal y baja probabilidad clínica.
¿Qué valor predictivo clínico a largo plazo poseen los métodos diagnósticos disponibles para el TEP y cuál es su desempeño en el seguimiento evolutivo?
No existen muchas publicaciones que analicen el valor pronóstico a largo plazo de los estudios imagenológicos realizados en la etapa aguda del TEP. A fin de estudiar el curso intra-hospitalario y la evolución posterior de pacientes con TEP agudo masivo tratado con métodos trombolíticos e identificar elementos de mal pronóstico, Liu y cols.[27] investigaron 260 pacientes hospitalizados durante las décadas de 1980 y 1990 y seguidos durante 4 a 9 años. Los eventos consignados fueron el fallecimiento, el TEP recidivante, la hipertensión pulmonar crónica y las complicaciones hemorrágicas severas derivadas del tratamiento anticoagulante. La tasa de mortalidad intrahospitalaria fue de 8.5% (con más de 2/3 debidas al propio TEP) y la mortalidad a largo plazo fue de 32%, aunque sólo un tercio de estos fallecimientos fue debido a TEP recidivante. El análisis multivariado identificó tres factores independientes de pronóstico adverso, a saber: 1) presión sistólica arterial pulmonar por Doppler >50 mmHg, 2) evidencia ecocardiográfica de disfunción o dilatación ventricular derecha, y 3) obstrucción >30% de la vasculatura pulmonar documentada por CP. Los autores concluyen que la evaluación ecocardiográfica Doppler y el CP previos al alta constituyen elementos valiosos para establecer una línea de base evolutiva, obtener información para la estratificación de riesgo y establecer un pronóstico a largo plazo en pacientes con TEP masivo.
El CP puede demostrar defectos de perfusión varios meses y aún años después de un episodio de TEP. Gotthardt y cols.[28] estudiaron retrospectivamente un grupo de pacientes a quienes se había realizado estudios de perfusión evolutivos hasta 12 semanas luego de un TEP documentado centellográficamente. Encontraron que en 48% de los casos existió reperfusión completa, mientras que un 29% mostró defectos persistentes. De éstos, solamente un 22% recibieron un estudio de control posterior hasta el año, y en más de la mitad de ellos siguió observándose persistencia de los defectos de perfusión. En cuanto a la TACH, Van Rossum y cols.[29] describieron los hallazgos del método en un grupo pequeño de pacientes a las 6 semanas después de un episodio de TEP tratado con anticoagulantes. Se observó normalización de las arterias pulmonares solamente en 32% de los pacientes, mientras que el 68% restante mostró anomalías residuales. Por consiguiente, tanto el centellograma como la TACH pueden presentar alteraciones persistentes en la evolución, aún en pacientes con curso clínico favorable. Sin embargo, la presencia de anomalías a largo plazo es más frecuente en la TACH que en el CP, por lo cual el valor de dicho método como línea de base para futuros eventos tromboembólicos es más limitado. Es preciso tener en cuenta estas alteracioness persistentes a fin de evitar la confusión con nuevos episodios de TEP recurrente.
¿Es posible simplificar y mejorar la interpretación de un estudio centellográfico pulmonar?
En la práctica clínica, es a veces engorroso aplicar el criterio PIOPED para establecer una probabilidad de TEP. En el estudio PIOPED, los estudios de probabilidad intermedia (y por tanto sin valor diagnóstico definido) representaron un 39%, lo cual parece una cifra demasiado elevada que resta confiabilidad al método. Más aún, el resultado del estudio como correspondiendo a alta, baja o intermedia probabilidad, junto a la categoría indeterminada suelen causar confusión al clínico responsable de decidir la conducta terapéutica. El médico nuclear encargado de la interpretación se ve más a menudo que raramente, enfrentado a un patrón de perfusión / ventilación que no encaja en ninguna de las categorías si se maneja con criterios estrictos según lo recomendado por este estudio. Otros autores[30] han propuesto modificaciones a los criterios PIOPED que han sido validadas por distintos grupos[31], alcanzando mejores resultados. Pero es muy probable que el médico nuclear promedio apele a su impresión subjetiva y a su experiencia más que a aplicar dichos criterios a la hora de interpretar un CP y asignarle una determinada probabilidad de TEP. A fin de evaluar la eficacia de la llamada "interpretación gestalt", consistente en una integración de diferentes criterios con la propia experiencia del médico, Hagen y cols.[32] investigaron la variabilidad inter e intra-observador y la exactitud diagnóstica del CP combinado con la radiografía simple de tórax y analizaron el impacto de adicionar el estudio de ventilación y la información clínica. Los resultados mostraron escasa variabilidad entre diferentes observadores, con similar concordancia intra-observador, así como buen desempeño diagnóstico usando el criterio de interpretación "gestalt". Es interesante destacar que en esta serie, la adición de información clínica y del estudio de ventilación no modificaron significativamente los resultados.
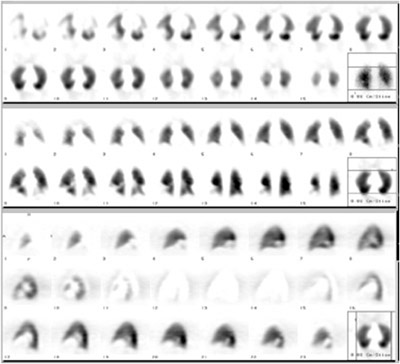
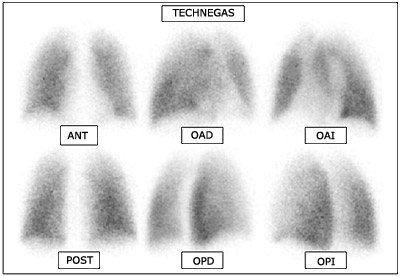
Según diferentes autores, la realización de los estudios de perfusión y ventilación pulmonar con la técnica de tomografía por emisión de fotón único (SPECT) puede representar una mejora significativa en el desempeño diagnóstico del método[33]. La posibilidad de analizar en forma tridimensional la distribución de las micropartículas marcadas en los campos pulmonares permite una mayor capacidad de detección de pequeñas áreas hipoperfundidas, a la vez que caracterizar mejor las zonas patológicas en cuanto a topografía y extensión (fig. 1). Un estudio publicado por Collart y cols.[34] demuestra una sensibilidad similar del CP planar y del SPECT para detección de TEP (80%), pero una superior especificidad del SPECT (96% vs. 78%, p=0.01). Los autores concluyen que el SPECT de perfusión pulmonar es de fácil realización, reproducible y de alto valor predictivo negativo obviando la necesidad de ventilación si el resultado es normal. Además, permite disminuir significativamente el número de resultados indeterminados o de probabilidad intermedia reportados con estudios planares. Otro avance de interés en centellografía pulmonar es la incorporación del Technegas, un nuevo trazador para ventilación consistente en micropartículas de carbono radiomarcado que presenta una distribución más homogénea que los aerosoles en la vía aérea, con un mayor tiempo de residencia y dando lugar a resultados más reproducibles[35]. La ausencia de depósito en la vía aérea superior aún en casos con enfermedad obstructiva severa (Fig. 2) le confiere un comportamiento muy similar al de un gas, aunque con la ventaja de permanecer atrapado a nivel alveolar lo que permite realizar estudios en varias proyecciones incluyendo SPECT sin que se modifique la distribución de actividad (Fig. 3). Un estudio de Lemb y cols[36] demuestra que los procedimientos de SPECT pulmonar de perfusión y ventilación usando Technegas lleva la sensibilidad y especificidad del CP a valores de 96% y 97% respectivamente.
|
|
|
Fig. 1. SPECT pulmonar de perfusión, cortes transversales (arriba), coronales (sector medio) y sagitales (abajo). Se observan áreas hipoperfundidas triangulares en ambas bases.
|
|
|
|
Fig. 2. Imágenes planares con radioaerosoles ultrafinos (Technegas) en diferentes proyecciones, mostrando ventilación homogénea y normal. A pesar de tratatrse de un paciente con patología respiratoria obstructiva crónica, el radioaerosol no se ha depositado en la vía aérea como suele ocurrir con el aerosol convencional.
|
|

|
|
Fig. 3. SPECT pulmonar de ventilación, cortes transversales (arriba), coronales (sector medio) y sagitales (abajo). Corresponde al paciente de las figs. 1 y 2, configurando un estudio V/Q positivo para diagnóstico de TEP.
|
Como corolario, vale citar el reciente trabajo de Reinartz y cols.[37]. Estos autores analizando los resultados de 83 pacientes sometidos a CP V/Q planar y SPECT, así como TACH, concluyen que ambas modalidades presentan alta exactitud diagnóstica para TEP, siendo el CP más sensible y la TACH más específica. La técnica de SPECT y los radioaerosoles ultrafinos representan para dichos investigadores un avance sustancial y prevén la total sustitución de las imágenes planares por las tomográficas debido a su superioridad para la detección de alteraciones subsegmentarias. En cuanto a la interpretación del CP, encuentran un mayor rendimiento diagnóstico al interpretar como TEP todo defecto V/Q discordante y cuestionan seguir rigiéndose por el criterio PIOPED clásico. Esto último también se desprende del artículo sobre controversia acerca del uso de TACH como método de elección en el TEP[37]. En el mismo, Schuemichen aboga por el uso de CP V/Q SPECT sobre todo por razones de radioprotección (dosis efectiva para la TACH en el orden de 10 veces superior al CP V/Q), necesidad de inyección de grandes volúmenes de medio de contraste, y menor sensibilidad del TACH. En el artículo se destaca que el 40% de la exposición radioactiva por causas médicas es proporcionada por estudios de TAC, aunque éstos representan sólo el 4% de todas las indicaciones radiológicas. También se señala que una dosis típica de 7,5 mSv para TACH de tórax en una mujer menor de 35 años, aumenta un 102% el riesgo de cáncer de mama respecto a la tasa espontánea esperada en la población general. El autor sugiere que el CP V/Q debería ser el método de elección al menos en las siguientes situaciones:
-
pacientes sin enfermedad cardiopulmonar severa,
-
pacientes con radiografía de tórax normal,
-
pacientes ambulatorios con TEP previo reciente, en los cuales es necesaria una máxima sensibilidad para la detección de TEP residual,
-
pacientes con intolerancia o alto riesgo para recibir el contraste,
-
pacientes menores de 35 años.
